Лекарственная реакция с эозинофилией и системными симптомами (DRESS), также известная как синдром лекарственной гиперчувствительности, представляет собой тяжелую кожную неблагоприятную реакцию, опосредованную Т-клетками, которая характеризуется сыпью, лихорадкой, поражением внутренних органов и системными симптомами после длительного применения некоторых лекарственных препаратов.
DRESS встречается примерно у 1 из 1000 — 1 из 10000 пациентов, принимающих лекарства, в зависимости от типа вызывающего препарата. Большинство случаев DRESS были вызваны пятью препаратами, в порядке убывания частоты: аллопуринол, ванкомицин, ламотриджин, карбамазепин и триметопридин-сульфаметоксазол. Хотя DRESS встречается относительно редко, на его долю приходится до 23% кожных лекарственных реакций у госпитализированных пациентов. Продромальные симптомы DRESS (лекарственная реакция с эозинофилией и системными симптомами) включают лихорадку, общее недомогание, боль в горле, затрудненное глотание, зуд, жжение кожи или комбинацию вышеперечисленных симптомов. После этой стадии у пациентов часто появляется сыпь, похожая на корь, которая начинается на туловище и лице и постепенно распространяется, в конечном итоге покрывая более 50% кожи на теле. Отек лица является одним из характерных признаков DRESS и может усугубить или привести к появлению новой косой складки мочки уха, что помогает отличить DRESS от неосложненной кореподобной лекарственной сыпи.
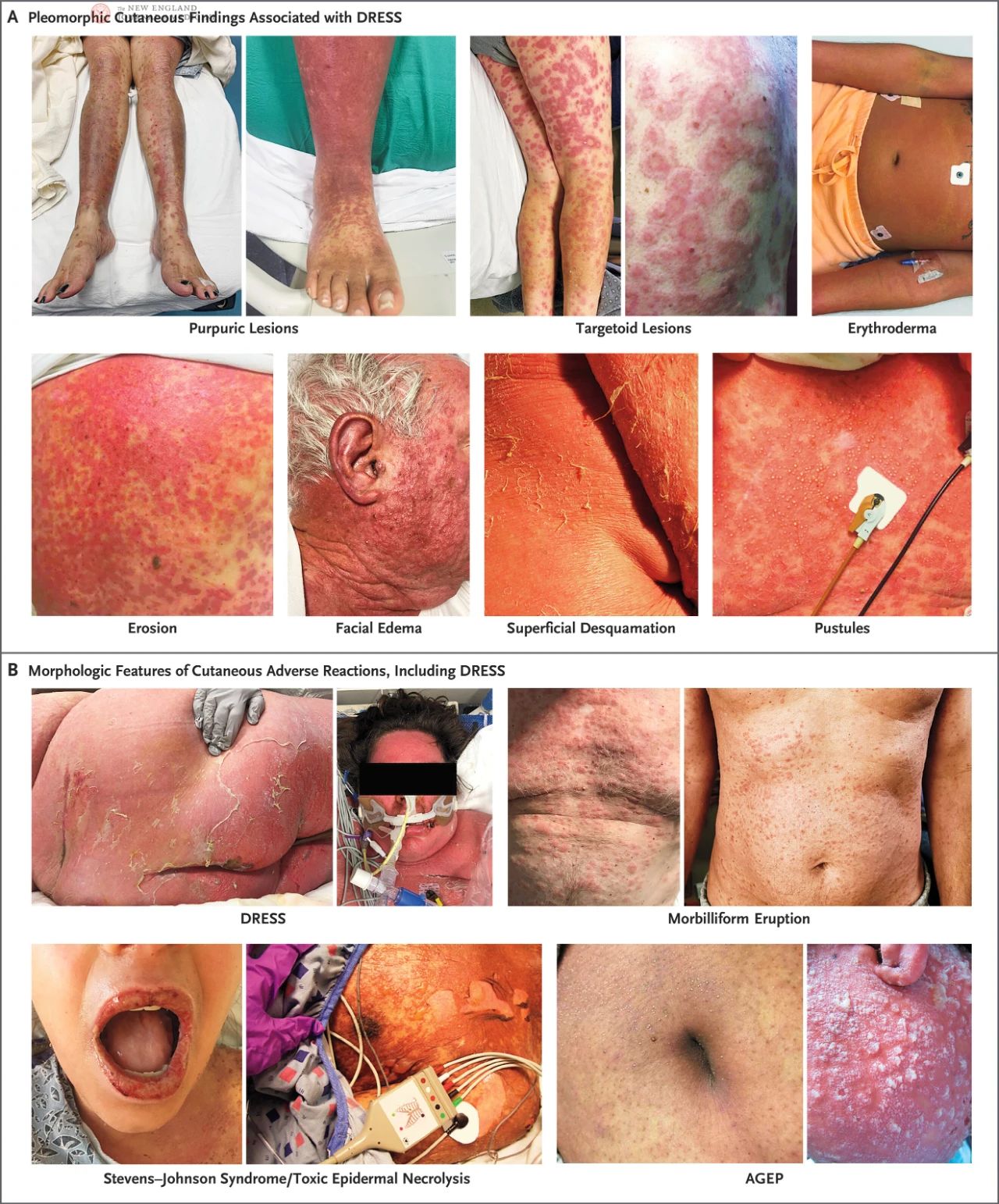
У пациентов с синдромом DRESS могут наблюдаться различные поражения кожи, включая крапивницу, экзему, лихеноидные изменения, эксфолиативный дерматит, эритему, мишеневидные поражения, пурпуру, волдыри, пустулы или их сочетание. У одного и того же пациента могут наблюдаться множественные поражения кожи одновременно или изменяться по мере прогрессирования заболевания. У пациентов с более темной кожей ранняя эритема может быть незаметна, поэтому ее необходимо тщательно осмотреть при хорошем освещении. Пустулы часто встречаются на лице, шее и груди.
В проспективном, валидированном исследовании Европейского регистра серьёзных кожных побочных реакций (RegiSCAR) у 56% пациентов с DRESS развилось лёгкое воспаление слизистой оболочки и эрозия, причём у 15% пациентов воспаление слизистой оболочки охватывало несколько участков, чаще всего ротоглотку. В исследовании RegiSCAR у большинства пациентов с DRESS наблюдалось системное увеличение лимфатических узлов, а у некоторых пациентов увеличение лимфатических узлов даже предшествовало появлению кожных симптомов. Сыпь обычно длится более двух недель и имеет более длительный период восстановления, при котором основным проявлением является поверхностное шелушение. Кроме того, хотя и крайне редко, у небольшого числа пациентов с DRESS может не наблюдаться сыпь или эозинофилия.
Системные поражения при синдроме DRESS обычно затрагивают кровеносную систему, печень, почки, лёгкие и сердце, но могут быть затронуты практически все системы органов (включая эндокринную, желудочно-кишечную, неврологическую, глазную и ревматическую). В исследовании RegiSCAR у 36% пациентов был поражён как минимум один внекожный орган, а у 56% – два или более органов. Атипичный лимфоцитоз является наиболее распространённым и ранним гематологическим нарушением, тогда как эозинофилия обычно развивается на поздних стадиях заболевания и может сохраняться.
После кожи печень является наиболее часто поражаемым паренхиматозным органом. Повышение уровня печеночных ферментов может наблюдаться до появления сыпи, обычно в более легкой степени, но иногда может достигать 10 раз выше верхней границы нормы. Наиболее распространенным типом поражения печени является холестаз, за которым следует смешанный холестаз и гепатоцеллюлярное повреждение. В редких случаях острая печеночная недостаточность может быть настолько серьезной, что потребуется трансплантация печени. В случаях DRESS с нарушением функции печени наиболее распространенным классом патогенных препаратов являются антибиотики. Систематический обзор проанализировал 71 пациента (67 взрослых и 4 ребенка) с почечными последствиями, связанными с DRES. Хотя у большинства пациентов имеется сопутствующее поражение печени, у 1 из 5 пациентов наблюдается только изолированное поражение почек. Антибиотики были наиболее распространенными препаратами, связанными с поражением почек у пациентов с DRESS, при этом ванкомицин вызвал 13 процентов повреждения почек, за ним следуют аллопуринол и противосудорожные препараты. Острое повреждение почек характеризовалось повышением уровня сывороточного креатинина или снижением скорости клубочковой фильтрации, а в некоторых случаях сопровождалось протеинурией, олигурией, гематурией или всеми тремя. Кроме того, может быть только изолированная гематурия или протеинурия, или даже отсутствие мочи. 30% затронутых пациентов (21/71) получили заместительную почечную терапию, и хотя у многих пациентов восстановилась функция почек, было неясно, были ли долгосрочные последствия. Поражение легких, характеризующееся одышкой, сухим кашлем или и тем, и другим, было зарегистрировано у 32% пациентов с DRESS. Наиболее распространенные легочные аномалии при визуализационном исследовании включали интерстициальную инфильтрацию, острый респираторный дистресс-синдром и плевральный выпот. Осложнения включают острую интерстициальную пневмонию, лимфоцитарную интерстициальную пневмонию и плеврит. Поскольку легочную DRESS часто ошибочно диагностируют как пневмонию, диагностика требует высокой степени настороженности. Почти все случаи с поражением легких сопровождаются дисфункцией других органов. В другом систематическом обзоре до 21% пациентов с DRESS имели миокардит. Миокардит может возникнуть спустя месяцы после исчезновения других симптомов DRESS или даже сохраняться. Типы миокардита варьируются от острого эозинофильного миокардита (ремиссия при кратковременной иммуносупрессивной терапии) до острого некротизирующего эозинофильного миокардита (смертность более 50% и медиана выживаемости всего 3-4 дня). У пациентов с миокардитом часто наблюдаются одышка, боль в груди, тахикардия и гипотония, сопровождающиеся повышением уровня миокардиальных ферментов, изменениями электрокардиограммы и эхокардиографическими отклонениями (такими как перикардиальный выпот, систолическая дисфункция, гипертрофия межжелудочковой перегородки и бивентрикулярная недостаточность). Магнитно-резонансная томография сердца может выявить эндометриальные поражения, но для окончательного диагноза обычно требуется биопсия эндометрия. Поражение легких и миокарда при DRESS встречается реже, а миноциклин является одним из наиболее распространенных провоцирующих агентов.
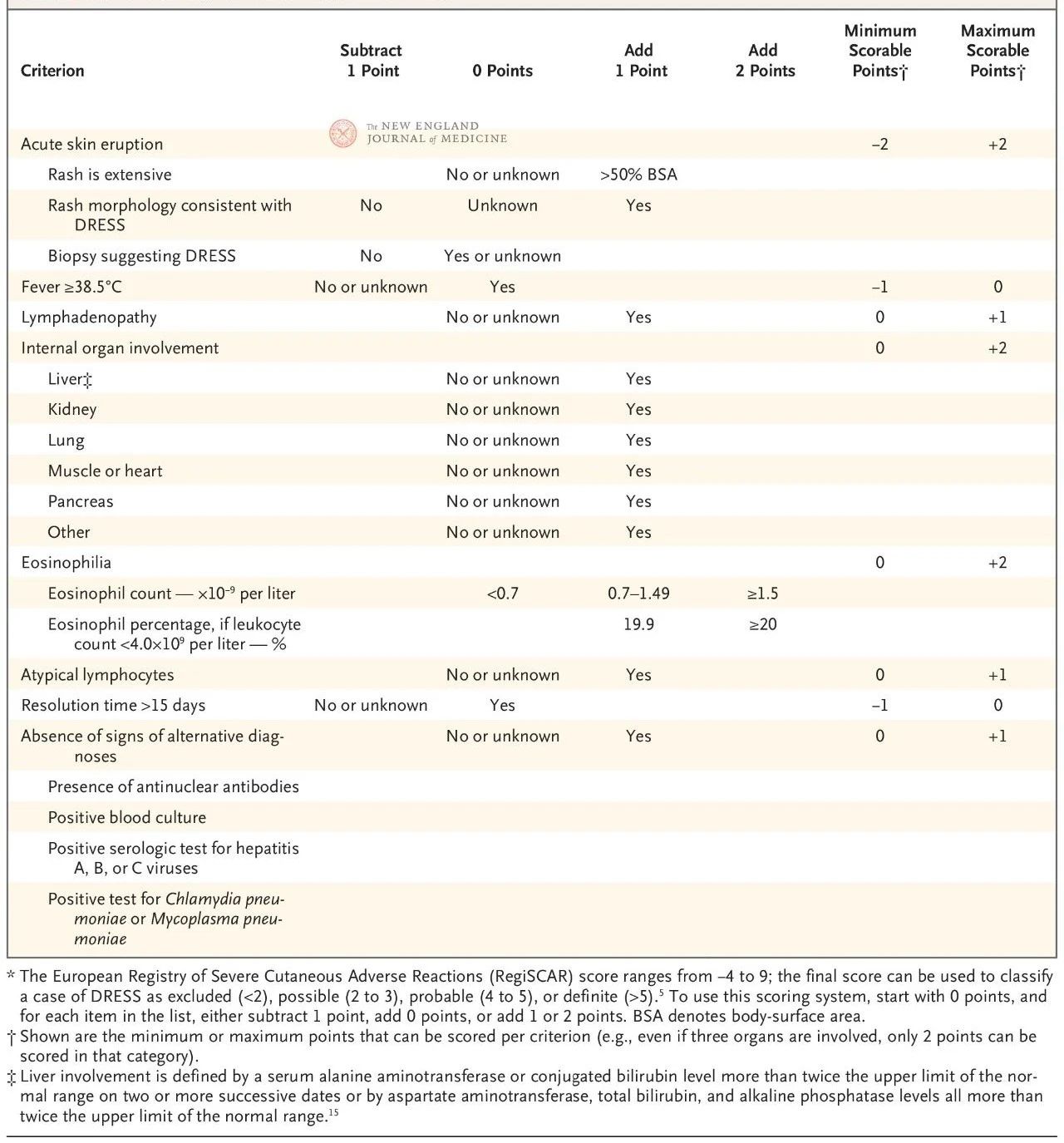
Европейская система оценки RegiSCAR прошла валидацию и широко используется для диагностики DRESS-синдрома (таблица 2). Система оценки основана на семи характеристиках: температура тела выше 38,5°C; увеличение лимфатических узлов как минимум в двух местах; эозинофилия; атипичный лимфоцитоз; сыпь (покрывающая более 50% поверхности тела, характерные морфологические проявления или гистологические данные, указывающие на лекарственную гиперчувствительность); поражение внекожных органов; длительная ремиссия (более 15 дней).
Диапазон оценки составляет от −4 до 9, а диагностическая достоверность может быть разделена на четыре уровня: оценка ниже 2 указывает на отсутствие заболевания, от 2 до 3 — на вероятное заболевание, от 4 до 5 — на весьма вероятное заболевание, а выше 5 — на диагноз DRESS. Оценка RegiSCAR особенно полезна для ретроспективной валидации возможных случаев, поскольку пациенты могли не полностью соответствовать всем диагностическим критериям на ранней стадии заболевания или не получить полного обследования, связанного с данной оценкой.
DRESS необходимо отличать от других серьезных побочных реакций кожи, включая SJS и связанные с ним заболевания, токсический эпидермальный некролиз (TEN) и острое генерализованное отшелушивающее импетиго (AGEP) (рисунок 1B). Инкубационный период при DRESS обычно длиннее, чем при других серьезных побочных реакциях кожи. SJS и TEN развиваются быстро и обычно проходят самостоятельно в течение 3-4 недель, в то время как симптомы DRESS, как правило, более стойкие. Хотя поражение слизистых оболочек у пациентов с DRESS может потребоваться отличать от SJS или TEN, поражения слизистой оболочки полости рта при DRESS обычно слабо выражены и менее кровоточивы. Выраженный отек кожи, характерный для DRESS, может привести к кататоническим вторичным пузырям и эрозиям, в то время как SJS и TEN характеризуются полнослойным отшелушиванием эпидермиса с латеральным натяжением, часто с положительным симптомом Никольского. Напротив, AGEP обычно появляется через несколько часов или дней после воздействия препарата и быстро проходит в течение 1-2 недель. Сыпь при AGEP имеет изогнутую форму и состоит из генерализованных пустул, не ограниченных волосяными фолликулами, что несколько отличается от характеристик DRESS.
Проспективное исследование показало, что у 6,8% пациентов с DRESS наблюдались признаки как синдрома Стивенса-Джонсона (SJS), так и ТЭН или АГЭП, из которых у 2,5% наблюдались сопутствующие тяжёлые кожные реакции. Использование критериев валидации RegiSCAR помогает точно выявлять эти состояния.
Кроме того, распространённая кореподобная лекарственная сыпь обычно появляется в течение 1–2 недель после приёма препарата (повторное воздействие происходит быстрее), но, в отличие от DRESS, эта сыпь обычно не сопровождается повышением уровня трансаминаз, эозинофилией или длительным периодом восстановления после симптомов. DRESS также необходимо отличать от других заболеваний, включая гемофагоцитарный лимфогистиоцитоз, сосудистую иммунобластную Т-клеточную лимфому и острую реакцию «трансплантат против хозяина».
Экспертного консенсуса или рекомендаций по лечению DRESS-синдрома не разработано; существующие рекомендации по лечению основаны на данных наблюдений и мнении экспертов. Сравнительные исследования, определяющие тактику лечения, также отсутствуют, поэтому подходы к лечению неоднородны.
Лечение явных заболеваний с помощью лекарств
Первым и наиболее важным этапом в DRESS-синдроме является выявление и отмена препарата, наиболее вероятно вызывающего DRESS-синдром. Составление подробных карт приема лекарств для пациентов может помочь в этом процессе. Ведение карт приема лекарств позволяет врачам систематически документировать все возможные болезнетворные препараты и анализировать временную связь между их приемом и появлением сыпи, эозинофилии и поражением органов. Используя эту информацию, врачи могут исключить препарат, наиболее вероятно вызывающий DRESS-синдром, и своевременно прекратить его прием. Кроме того, врачи могут использовать алгоритмы, используемые для определения причинно-следственной связи между приемом препарата и другими серьезными побочными реакциями кожи.
Лекарства – глюкокортикоиды
Системные глюкокортикоиды являются основными средствами для индукции ремиссии DRESS-синдрома и лечения рецидивов. Хотя обычная начальная доза составляет от 0,5 до 1 мг/сут/кг в день (измеренная в преднизолоновом эквиваленте), клинических исследований, оценивающих эффективность кортикостероидов при DRESS-синдроме, а также исследований различных дозировок и схем лечения недостаточно. Дозу глюкокортикоидов не следует произвольно снижать до тех пор, пока не будут наблюдаться явные клинические улучшения, такие как уменьшение сыпи, эозинофильная пения и восстановление функции органов. Для снижения риска рецидива рекомендуется постепенное снижение дозы глюкокортикоидов в течение 6–12 недель. Если стандартная доза неэффективна, можно рассмотреть «шоковую» глюкокортикоидную терапию — 250 мг в день (или эквивалент) в течение 3 дней с последующим постепенным снижением.
Для пациентов с лёгкой формой DRESS высокоэффективные местные кортикостероиды могут быть эффективным вариантом лечения. Например, Ухара и соавторы сообщили об успешном выздоровлении 10 пациентов с DRESS без системных глюкокортикоидов. Однако, поскольку неясно, какие пациенты могут безопасно избежать системного лечения, широкое применение местной терапии в качестве альтернативы не рекомендуется.
Избегайте глюкокортикоидной терапии и таргетной терапии
Для пациентов с DRESS-синдромом, особенно с высоким риском осложнений (таких как инфекции) вследствие применения высоких доз кортикостероидов, можно рассмотреть возможность терапии, исключающей их применение. Хотя имеются сообщения об эффективности внутривенного иммуноглобулина (ВВИГ) в некоторых случаях, открытое исследование показало высокий риск побочных эффектов, особенно тромбоэмболии, что в конечном итоге приводит к переходу многих пациентов на системную терапию глюкокортикоидами. Потенциальная эффективность ВВИГ может быть связана с его эффектом клиренса антител, что помогает подавить вирусную инфекцию или реактивацию вируса. Однако из-за высоких доз ВВИГ он может не подходить пациентам с застойной сердечной, почечной или печеночной недостаточностью.
Другие варианты лечения включают микофенолят, циклоспорин и циклофосфамид. Ингибируя активацию Т-лимфоцитов, циклоспорин блокирует транскрипцию генов цитокинов, таких как интерлейкин-5, тем самым снижая привлечение эозинофилов и лекарственно-специфическую активацию Т-лимфоцитов. Исследование с участием пяти пациентов, получавших циклоспорин, и 21 пациента, получавших системные глюкокортикоиды, показало, что применение циклоспорина было связано с более низкой скоростью прогрессирования заболевания, улучшением клинических и лабораторных показателей и сокращением сроков пребывания в стационаре. Однако в настоящее время циклоспорин не считается препаратом первой линии для лечения DRESS-синдрома. Азатиоприн и микофенолят используются в основном для поддерживающей, а не индукционной терапии.
Для лечения DRESS-синдрома используются моноклональные антитела. К ним относятся меполизумаб, рализумаб и беназумаб, блокирующие интерлейкин-5 и его рецепторную ось, ингибиторы янус-киназы (например, тофацитиниб) и моноклональные антитела к CD20 (например, ритуксимаб). Среди этих методов лечения препараты, блокирующие интерлейкин-5, считаются наиболее доступными, эффективными и безопасными для индукционной терапии. Механизм эффективности может быть связан с ранним повышением уровня интерлейкина-5 при DRESS-синдроме, которое обычно индуцируется Т-клетками, специфичными к препарату. Интерлейкин-5 является основным регулятором эозинофилов и отвечает за их рост, дифференцировку, привлечение, активацию и выживание. Препараты, блокирующие интерлейкин-5, обычно используются для лечения пациентов, у которых сохраняется эозинофилия или дисфункция органов после применения системных глюкокортикоидов.
Продолжительность лечения
Лечение DRESS-синдрома должно быть строго персонализированным и динамично корректироваться в зависимости от прогрессирования заболевания и ответа на терапию. Пациенты с DRESS-синдромом обычно нуждаются в госпитализации, и примерно в четверти случаев требуется интенсивная терапия. Во время госпитализации проводится ежедневная оценка симптомов, комплексное физикальное обследование и регулярный мониторинг лабораторных показателей для оценки поражения органов и динамики уровня эозинофилов.
После выписки по-прежнему требуется еженедельное наблюдение для отслеживания изменений состояния и своевременной корректировки плана лечения. Рецидив может возникнуть спонтанно при снижении дозы глюкокортикоидов или после ремиссии и может проявляться как единичный симптом или локальное поражение органов, поэтому пациентам необходимо длительное и комплексное наблюдение.
Время публикации: 14 декабря 2024 г.